付明翠医生的科普号
- 精选 儿童尿流动力学检查的必要性
什么是尿流动力学? 尿流动力学是借助流体力学及电生理学方法研究尿路输送、贮存、排出尿液功能的新学科。它的形成与现代电子技术及测量技术相关。尿流动力学检查可为排尿障碍患者的诊断、治疗方法的选择及疗效评定提供客观依据。尿流动力学又分为上尿路及下尿路尿流动力学两部分。前者主要研究肾盏、肾盂及输尿管内尿液的输送过程;后者则主要研究膀胱、尿道贮存及排出尿液的过程。下尿路尿流动力学在临床应用更为广泛。常用的尿流动力学技术主要包括:①尿流率的测定;②各种压力测定;③肌电图测定;④动态放射学观察等。为什么要接受尿流动力学检查?最主要是了解膀胱尿道功能状态,因为不同的功能状态可能会导致相同的外在表现。如:同为神经源性膀胱尿失禁患儿,可能是由于逼尿肌收缩无力引起的充盈性尿失禁,同样也可以是逼尿肌过度活动所引起的急迫性尿失禁,但两者的处理方式完全不同。尿动力学检查的目的即为区分这些原因,通过模拟重现患儿真实的排尿情况,检测相应的膀胱及括约肌形态、功能改变,为排尿功能障碍性疾病的诊断提供临床依据,继而为如何治疗及治疗效果的预判提供客观材料,是目前临床上诊治下尿路功能性疾病的最常用的检查方法。哪些患儿需要做尿流动力学检查?可能合并有膀胱尿道功能异常的神经病变患者,如脊柱裂、脊髓脊膜膨出症和脊髓发育不良。有下尿路症状或功能异常的患者,如尿道瓣膜、肛门直肠异常。患有非神经系统的先天性疾病并可能伴膀胱尿道功能异常的患者,如遗尿症、异常功能排尿、膀胱输尿管返流。 我院现有荷兰MMS SOLAR尿动力学检查系统,该台尿动力仪是目前国内最先进的尿流动力学检测分析仪,具有全数字化智能系统,无线蓝牙测量技术,同时具备影像尿动力检查,可以在膀胱测压(充盈期和排尿期)显示和记录尿动力学参数的同时,通过X线透视或B超显示下尿路动态变化图形,对于复杂的排尿功能障碍病因判断有其不可替代的优势。
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科7318人已读 - 医学科普 脊柱裂的泌尿外科评估和随访
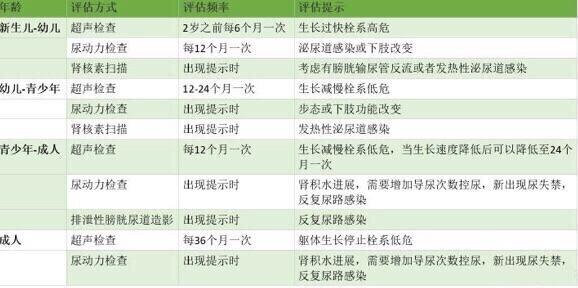
脊柱裂的泌尿外科处理,其中很重要的一部分是评估和随访。关于评估随访的方式和时间,各大指南的建议如下: (一)美国疾病控制中心(Centers for Disease Control, CDC)关于脊柱裂的泌尿外科诊疗计划 新生儿(在医院) 病史和体检 测血压 间歇性清洁导尿确保膀胱充分排空 最初6个小时一次 逐渐减少次数至每次导尿量
 付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科1436人已读
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科1436人已读 - 检查手术 影像尿动力检查前注意事项
影像尿动力学检查为一项侵入性有创检查,尿道及肛门内插入测压导管,在检查前需要做好以下几方面准备: 1、尿常规及尿培养检查 在检查前病人必须做尿常规及中段尿培养,如果化验结果提示泌尿系感染,应推迟检查酌情治疗,直至结果正常,方可行尿动力检查。 2、肠道准备 检查时因需置直肠测压管于直肠内测直肠内压力,患者于检查前一天晚或第二天清早使用开塞露协助通便,有效的清除体内宿便,排净肠道气体,以便在检查时获得稳定准确的曲线及数值。 如果清洁肠道准备不充分大量肠气会造成测压曲线波动,测定的曲线结果赝像,数值不准确,膀胱造影成像模糊,宿便未排净者出现检查过程中排便,直肠测压管脱出,使检查失败等。 3、备皮 检查前一日给予患者会阴部备皮,防止感染,利于检查中导管及电极固定,确保检查顺利完成。 4、保暖 在检查过程中给予患者加盖被单及加温膀胱灌注用盐水等措施保暖,防止患者受凉感冒。如果患者有特殊需要及要求请患者及家属提前告知,或自备毛毯,小棉被等以便使用。
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科2054人已读 - 医学科普 清洁间歇导尿(CIC):详细分步说明之女孩篇
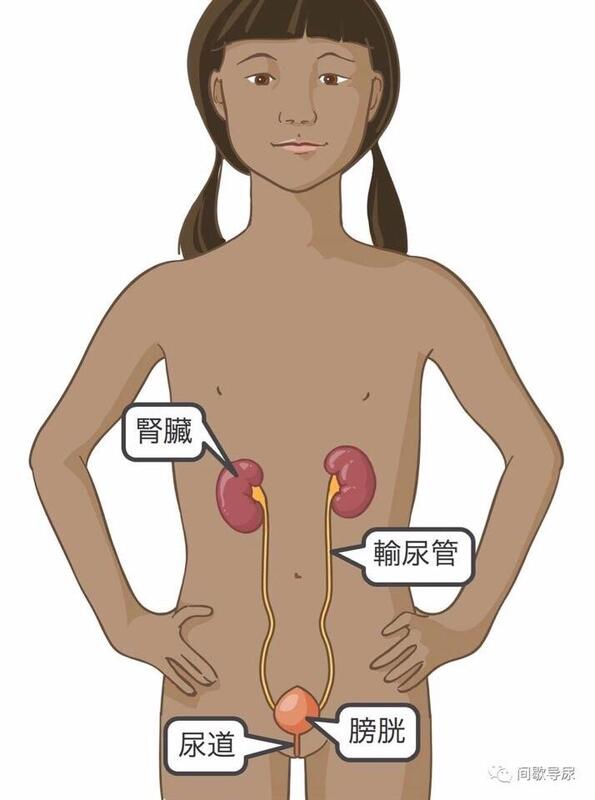
什么是CIC? CIC是一项帮助孩子清空膀胱中的小便的技术,一天内要为孩子进行好几次。 CIC是Clean Intermittent Catheterization的缩写,是指清洁间歇导尿: Clean(清洁):尽量清洁得没有细菌 Intermittent(间歇):一天内定时进行多次 Catheterization(导尿):使用导管(一种细管)将膀胱中的尿液排出 CIC能够帮助解决膀胱问题 当孩子不能够自行排空膀胱内的尿液、膀胱漏尿或膀胱内压力过高时,就必须对孩子采用CIC技术。如果膀胱未能适当清空时,就会发生感染或其他疾病。 CIC并不难,如果孩子遵照护士的指示进行,就不会损伤他的膀胱。经过一些练习之后,几乎所有人包括5岁的孩子都能够学会这项技术。 泌尿系统的工作模式 女孩肾脏、输尿管、膀胱和尿道的部位示意图 尿液是由肾脏产生的。尿液从肾脏流出,通过输尿管流进膀胱。尿液储存在膀胱中。膀胱是贮存人体尿液的肌肉袋。 膀胱底部有一块被称为括约肌的强壮肌肉,能够在你准备好方便前防止尿液流出。 当大脑传递出放松括约肌的信息时,尿液就会被释放出来并从尿道流出并排出体外。当膀胱满时会向大脑传递出膀胱已满的信号,大约每隔2小时向大脑传递此信号。然后大脑决定是否到了排便的适当时间。如果你没有在接到第一个信号时清空膀胱里的尿液,该信号将会来得越来越快且强烈。最后,当膀胱过满时会自行将其清空。 如果膀胱没有清空,就会发生感染或其他疾病。如果膀胱没有及时排空,小便就会回流入输尿管和肾脏。这种现象被称为反流,反流会导致肾脏感染、瘢痕组织和持续性肾脏损伤。对于很多孩子来说,通过CIC的方式,能够完全清空膀胱、停止反流、避免尿道感染和尿床。 进行CIC所需设备 导管 润滑剂。建议使用水溶性润滑剂,一定不要使用凡士林或矿物油。 香皂和水 浴布或擦布 清洁干燥的毛巾 小便收集容器(如果需要的话) 手镜(如果需要的话) 导管贮存器或包 进行CIC的十步骤 正确为女孩进行CIC有十个步骤: 1 准备好所有的设备并将其放在一起,置于你可以随手够到的地方。 2 让孩子尽量排尿,但不要太使劲。 3 让孩子用香皂和水洗净双手并擦干。保持孩子的指甲短且干净。 4 确保她的姿势舒适。她可以坐在马桶上或坐在跨过马桶的椅子上。同样,她也可以躺下或单腿站在椅子或马桶边缘。 5 让她用一只手将阴唇(阴道褶)拨开并用香皂和水从前向后进行清洗。然后冲洗并擦干。 6 让孩子将润滑剂涂在导管末梢上将其润滑。要覆盖导管末梢的5-8cm(约2-3英寸)。她需要用一个手指感觉自己的阴蒂,以帮助她找到正确的尿道口位置。在学习CIC步骤时,偶尔将导管插进阴道也是正常现象。 7 保持将阴唇拨开,让孩子慢慢将润滑的导管插入其尿道直到尿液开始流出。然后轻轻将导管向远处移开3cm(约1英寸)。括约肌会有些阻抗,向一扇门一样存在于膀胱之中。让孩子呼吸放慢并放松肌肉是很重要的。 8 让所有小便排入马桶或容器中。 9 当排尿停止时,慢慢将导管移出来。尿液仍然会流出并继续排出,直至不再有尿液流出。 10 让孩子擦净腿档部位并洗手。 尿道口、阴道口、大阴唇、小阴唇和肛门示意图 其他注意事项: 检查尿液的颜色、气味和清澈度。这些可以作为判断感染和其他疾病的依据。如果尿液发生变化,则须将此事告知医生或护士。 记下孩子排出的尿液量。该信息可以帮助医生和护士与你一起为孩子制定合适的定期时间表。 可能出现的问题 导管不通。在导尿过程中,如果孩子没有放松其尿道括约肌,则"膀胱门"将会关闭。如果孩子不能插入导管,那么尽管他很放松,你也需要联系医生或护士。 导管导致流血。在导尿过程中,导管周围偶尔会出现一些小血滴。如果发生频率不高,可能没什么大碍,但是也要将其告知医生或护士。 若尿液看起来像受感染,而且孩子有发烧症状。如果孩子发烧且小便开始浑浊且有恶臭,那么你必须马上与医生联系。 若尿液看起来像受感染,但是孩子未发烧。如果小便开始浑浊且恶臭但是孩子没有发烧,那么孩子应该多喝水。确保孩子正确导尿。若孩子显示出发烧症状,请与医生联系。 每天进行CIC4-6次 绝大多数医生都建议每天进行CIC4-6次,具体次数根据孩子的需要决定。孩子夜晚未进行CIC的间隙不能超过8个小时。 为孩子选择合适尺寸的导管 孩子的医生将会给你正好适合你孩子的导管。 导管的粗细是按被称为French(FR)的单位计量的。被用作清洁间歇导尿的导管规格范围包括5-16FR,型号越小,导管就越细。 如果需要的话,医生会建议改变导管的型号。例如,如果清空膀胱所用时间过长,就表示孩子使用的导管太细了。 了解以下几个重要事项 让孩子按时导尿而不错过是非常重要的。制定一天的正常规律时间表。 如果导管掉到地上,请换另一个。 让孩子喝大量的水,以帮助尿液从肾脏中流出。 本文来源于加拿大多伦多儿童医院(SickKids)官网,旨在知识传播,如有侵权请联系删除。
 付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科5493人已读
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科5493人已读 - 医学科普 清洁间歇导尿(CIC):详细分步说明之男孩篇
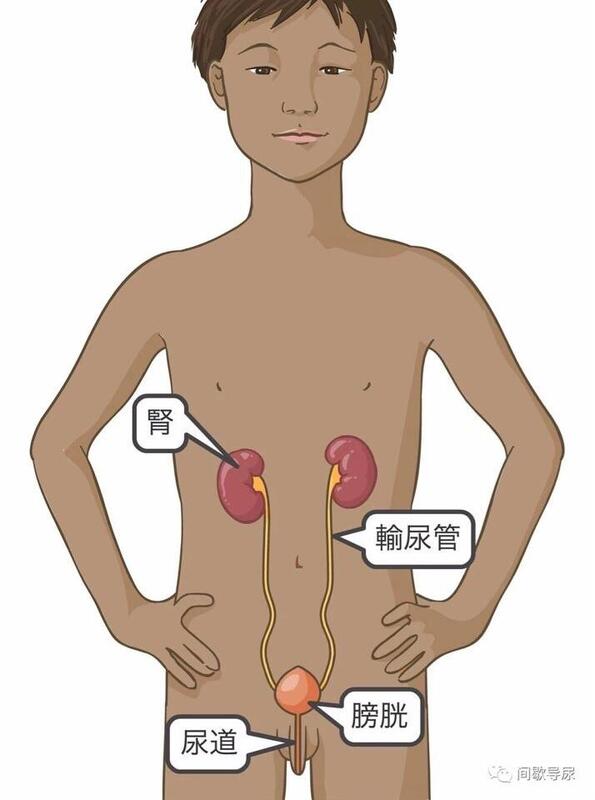
什么是CIC? CIC是一项帮助孩子清空膀胱中的小便的技术,一天内要为孩子进行好几次。 CIC是CleanIntermittentCatheterization的缩写,是指清洁间歇导尿: Clean(清洁):尽量清洁得没有细菌 Intermittent(间歇):一天内定时进行多次 Catheterization(导尿):使用导管(一种细管)将膀胱中的尿液排出 CIC能够帮助解决膀胱问题 当孩子不能够自行排空膀胱内的尿液、膀胱漏尿或膀胱内压力过高时,就必须对孩子采用CIC技术。如果膀胱未能适当清空时,就会发生感染或其他疾病。 CIC并不难,如果孩子遵照护士的指示进行,就不会损伤他的膀胱。经过一些练习之后,几乎所有人包括5岁的孩子都能够学会这项技术。 泌尿系统的工作模式 尿液是由肾脏产生的。尿液从肾脏流出,通过输尿管流进膀胱。尿液储存在膀胱中。膀胱是贮存人体尿液的肌肉袋。 男孩肾脏、输尿管、膀胱和尿道的部位示意图 膀胱底部有一块被称为括约肌的强壮肌肉,能够在你准备好方便前防止尿液流出。 当大脑传递出放松括约肌的信息时,尿液就会被释放出来并从尿道流出并排出体外。当膀胱满时会向大脑传递出膀胱已满的信号,大约每隔2小时向大脑传递此信号。然后大脑决定是否到了排便的适当时间。如果你没有在接到第一个信号时清空膀胱里的尿液,该信号将会来得越来越快且强烈。最后,当膀胱过满时会自行将其清空。 如果膀胱没有清空,就会发生感染或其他疾病。如果膀胱没有及时排空,小便就会回流入输尿管和肾脏。这种现象被称为反流,反流会导致肾脏感染、瘢痕组织和持续性肾脏损伤。对于很多孩子来说,通过CIC的方式,能够完全清空膀胱、停止反流、避免尿道感染和尿床。 进行CIC所需设备 导管 润滑剂。建议使用水溶性润滑剂,一定不要使用凡士林或矿物油。 香皂和水 浴布或擦布 清洁干燥的毛巾 小便收集容器(如果需要的话) 手镜(如果需要的话) 导管贮存器或包 进行CIC的十步骤 正确为男孩进行CIC有十个步骤: 1 准备好所有的设备并将其放在一起,置于你可以随手够到的地方。 2 让孩子尽量排尿,但不要太使劲。 3 让孩子用香皂和水洗净双手并擦干。保持孩子的指甲短且干净。 4 让孩子自己站在马桶前面、坐在跨过马桶的椅子上或在床上将其扶起。 5 如果孩子未包皮环切,那么在导尿时,让他将包皮向后拉并保持。让孩子用香皂和水将阴茎末端清洗干净。 6 让孩子将润滑剂涂在导管末梢上将其润滑。要覆盖导管末梢的5-8cm(约2-3英寸)。 7 让孩子将阴茎从身体里掏出并握住。他应像抓铅笔一样拿住导管,并慢慢将其插入尿道直到小便开始慢慢流出。然后轻轻将导管向远处移开3cm(约1英寸)。括约肌会有些阻抗,向一扇门一样存在于膀胱之中。让孩子呼吸放慢并放松肌肉是很重要的。 8 让所有小便排入马桶或容器中。 9 当排尿停止时,慢慢将导管移出来。尿液仍然会流出并继续排出,直至不再有尿液流出。 10 让孩子擦净阴茎,将包皮返回其原来位置,然后将手洗净。 男孩膀胱、括约肌和尿道的侧视图 其他注意事项: 检查尿液的颜色、气味和清澈度。这些可以作为判断感染和其他疾病的依据。如果尿液发生变化,则须将此事告知医生或护士。 记下孩子排出的尿液量。该信息可以帮助医生和护士与你一起为孩子制定合适的定期时间表。 可能出现的问题 导管不通。在导尿过程中,如果孩子没有放松其尿道括约肌,则"膀胱门"将会关闭。如果孩子不能插入导管,那么尽管他很放松,你也需要联系医生或护士。 导管导致流血。在导尿过程中,导管周围偶尔会出现一些小血滴。如果发生频率不高,可能没什么大碍,但是也要将其告知医生或护士。 若尿液看起来像受感染,而且孩子有发烧症状。如果孩子发烧且小便开始浑浊且有恶臭,那么你必须马上与医生联系。 若尿液看起来像受感染,但是孩子未发烧。如果小便开始浑浊且恶臭但是孩子没有发烧,那么孩子应该多喝水。确保孩子正确导尿。若孩子显示出发烧症状,请与医生联系。 每天进行CIC4-6次 绝大多数医生都建议每天进行CIC4-6次,具体次数根据孩子的需要决定。孩子夜晚未进行CIC的间隙不能超过8个小时。 为孩子选择合适尺寸的导管 孩子的医生将会给你正好适合你孩子的导管。 导管的粗细是按被称为French(FR)的单位计量的。被用作清洁间歇导尿的导管规格范围包括5-16FR,型号越小,导管就越细。 如果需要的话,医生会建议改变导管的型号。例如,如果清空膀胱所用时间过长,就表示孩子使用的导管太细了。 了解以下几个重要事项 让孩子按时导尿而不错过是非常重要的。制定一天的正常规律时间表。 如果导管掉到地上,请换另一个。 让孩子喝大量的水,以帮助尿液从肾脏中流出。 本文来源于加拿大多伦多儿童医院(SickKids)官网,旨在知识传播,如有侵权请联系删除。
 付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科1958人已读
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科1958人已读 - 医学科普 间歇导尿时,尿管插入深度该如何把握?
儿童泌尿系解剖特点是膀胱的位置较高,新生儿膀胱常呈梨形位于耻骨联合之上,婴儿膀胱靠近腹前壁随年龄增长渐降入骨盆腔内。男孩1岁时尿道长为5~6cm,至性成熟期约为12cm。女孩尿道短,出生后仅1cm,以后可增至3~4cm。 由于不同年龄阶段男孩的尿道长度变异较大,目前国内外尚缺乏各年龄组男性婴幼儿插管深度的确切数据和研究报道,建议给男孩导尿时,将导尿管徐徐插入,使其前端超越尿道内口,刚有尿液流出时,再由此深度插入约2~3cm即可,此时导尿管侧孔位于尿道内口以上膀胧内,能畅通引流尿液。 在给女性婴幼儿导尿时,应先将导尿管插入患儿的尿道1.5cm左右,看见尿液流出后再插入0.5cm。这样导尿管进入膀胱恰好2cm左右,插入长度适宜,符合婴儿的生理构造,导尿管的侧口恰好能够位于膀胱最底部,能够充分引流出膀胱低位的残余尿液。
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科2952人已读 - 医学科普 “宝宝两侧蛋蛋不一样大?!”系列1
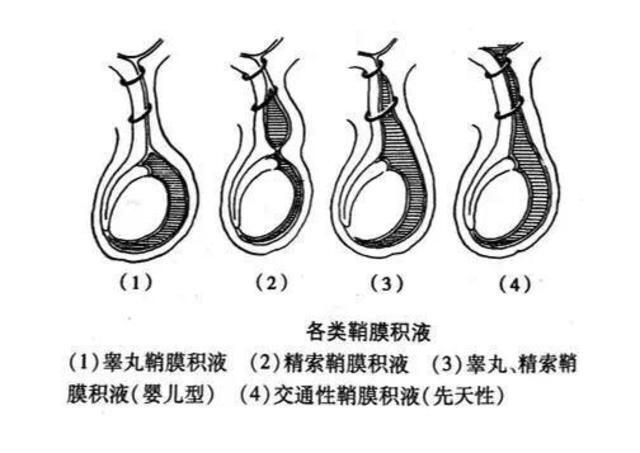
很多家长无意中发现宝宝两侧蛋蛋不一样大前来就诊,我们医生根据宝宝的病史、症状,结合查体及辅助检查(B超最常见)做出诊断,其中最常见的疾病分别为:腹股沟斜疝(俗称小肠气)、鞘膜积液(俗称水蛋)、隐睾(俗称藏卵)、精索静脉曲张、阴囊急症、睾丸肿瘤等。 我们这里分系列简单科普一下这些疾病。导致双侧阴囊大小不一门诊最常见的疾病就是腹股沟斜疝和鞘膜积液。从根本的原因上来讲,小儿鞘膜积液和小肠气都是一种原因造成的--鞘状突未闭。啥是鞘状突?就是腹腔这个房间的一个小下水管道,在正常人呢,这根管道是关着的。有疝气和鞘膜积液的宝宝,下水管道是开放的。 腹腔镜手术可以直观的看到腹腔的下水管道,也就是鞘状突管,图一就是正常已经关上的鞘状突管。图二是未闭的鞘状突管开了大门,肠子能够掉下去,就是疝气。图三是未闭的鞘状突管开了门缝,肠子下不去,腹腔内的积液可以流下去,就是鞘膜积液。 为什么需要手术? 疝气的宝宝哭闹、剧烈活动或是咳嗽导致腹部压力增高时,腹腔内的肠子就会通过未闭的鞘状突掉到腹股沟或者阴囊内,有时会有疼痛不适,肠管长期反复摩擦也会影响睾丸血供和发育,最严重的是如果掉下去的肠管发生嵌顿,那么可能导致卡住的肠管坏死,最终需要切除坏死肠管。鞘膜积液的宝宝如果积液量大,阴囊也会有坠胀不适,如积液张力高,可能会影响睾丸血供,最终引起睾丸萎缩可能。 手术最佳时间是什么时候? 鞘膜积液因为鞘状突管比较细小,一岁以下的宝宝有随着生长发育自愈的可能,可以不急于手术。张力不大的鞘膜积液最晚可以观察到两周岁左右,如果2岁以后还没有自行消失,那就需要考虑手术解除了。疝气的宝宝因为鞘状突管宽大,自愈的可能性比较小,如反复嵌顿,建议尽早手术。 如何手术? 对于疝气和鞘膜积液,现在我们苏州大学附属儿童医院泌尿外科都采用腹腔镜微创手术,如上图所示,避开精索血管和输精管,将没有闭合的鞘状突管荷包缝合结扎,这样就相当于把未闭的这扇大门关闭,以后无论肠管或者积液都不会再流下去了。腹腔镜的另一个巨大优势就是手术中可以观察另一侧的鞘状突管,如果发现有潜在的没有闭合的情况,在手术中就可以一并处理掉,避免以后另一侧再发生疝气或者鞘膜积液。 手术有何风险?术后如何护理? 有的家长会顾虑,是否手术会影响宝宝将来的生育能力,只要手术没有伤及到输精管及精索,宝宝的生育功能是不受影响的。至于手术后家属担忧的复发问题,在术后尽量避免作出增加腹压的动作,比如咳嗽、跑跳及保持大便通畅,就可以显著降低复发的几率。
 付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科7198人已读
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科7198人已读 - 医学科普 小阴唇粘连
门诊经常会有家长无意中发现女宝外阴外观异常就诊,大部分的妈妈都在责怪自己因护理不当导致宝宝的会阴感染,结果发生了小阴唇粘连。她们担心粘连会日益加重,导致要做手术。其实小阴唇粘连,通常是因为女童生理性低雌激素造成的,并非感染,绝大多数孩子到了青春期会自然好转。以下是美国波士顿儿童医院关于小阴唇粘连的部分资料。 小阴唇粘连通常发生于3个月到6岁的女童,粘连可以持续到青春期。一些有小阴唇粘连的孩子没有任何症状,但是有些会感到会阴部疼痛、排尿困难或者频繁的尿路感染。以下指导会帮助你了解小阴唇粘连的类型、治疗方法和如何照顾孩子。 什么是小阴唇粘连? 小阴唇粘连时,你可以看到孩子的阴道口两侧的小阴唇完全或者部分粘连在一起,中间有一条白线。有时候孩子可能会感到疼痛(特别是分胯时,例如骑木马)或者排尿困难。很多孩子完全没有症状,仅在体检时才发现。 什么导致了小阴唇粘连? 不清楚为什么一些女童会出现小阴唇粘连,这被认为是低雌激素水平(这对于女童是正常的)或外阴刺激导致的。小阴唇粘连可以早到生后6-8周出现。 女童通常不会一出生就出现小阴唇粘连,因为那时候体内有在子宫内时母亲传送过来的雌激素。同样,青春期的女童因为雌激素水平高也不容易发生小阴唇粘连。 小阴唇粘连怎样治疗? 是否治疗是由粘连的严重程度决定的。 轻度粘连没有掩盖阴道口,有可能在青春期自行分开。医生会继续观察小阴唇的情况,只有在粘连加重或者出现症状时才建议治疗。 中度粘连掩盖阴道口的下部,可以外用润肤剂,例如凡士林,结合每日两次轻柔地手法分离,持续数周。 重度粘连掩盖了阴道口,通常也掩盖了尿道口,这就需要外用雌激素软膏治疗。这样的粘连影响正常阴道分泌物的排出和排尿。有时候尿液会储集在粘连下的阴道内,造成排尿后的漏尿和刺激。最有效的治疗是每日两次在粘连处外用雌激素软膏,直到粘连解除。这种治疗需要医生处方。 如何使用外用雌激素软膏? 1步骤一 外用软膏前,让孩子在热水中坐浴。水可以清除分泌物,软化阴唇。 2步骤二 用软毛巾轻轻擦干外阴。 3步骤三 让孩子躺着,分开双腿。你站在孩子身旁,面朝着她的脚。 4步骤四 挤出豌豆大小雌激素软膏在你小手指或者食指上,用另一只手轻轻分开大阴唇,找到粘连处的白线。 5步骤五 保持大阴唇分开,轻轻将软膏涂在白线上。避免涂到肛门处造成污染。 6步骤六 一段时间后,白线的上端开始分离。一旦粘连开始分离,注意避免将雌激素软膏涂到阴道口里。 雌激素软膏安全吗? 如果只在短时间内少量使用,雌激素软膏用于治疗小阴唇粘连是安全的。一些女童会暂时出现乳房结节或者阴唇颜色变深。这对身体并无危害,停止治疗后症状就会消失。一旦粘连完全分开,你需要带孩子到医生处复诊,然后停用雌激素软膏,改用凡士林。如果你怀孕了,你需要带手套或者请家人帮孩子用药,避免身体吸收雌激素。 雌激素软膏何时见效? 绝大多数情况下这种治疗都会见效。大约一半的粘连会在2-3周分离,有时候治疗需要1-2月。如果你之前这样给孩子治疗过但是没有成功,医生会让你将雌激素擦在白线上,上下擦5-10次。轻压能帮助分离粘连。 如果雌激素软膏不见效怎么办? 治疗失败的原因可能是把软膏涂在整个外阴,而不是粘连部位,或者用的软膏量不够。非常罕见的原因是,粘连处太厚以至于对治疗无反应。如果你女儿用雌激素软膏治疗后粘连没有改善,可以考虑在门诊行粘连分离术。 小阴唇分开后需继续治疗吗? 小阴唇粘连好了以后会再复发。一旦小阴唇分开以后,继续外用凡士林6-12月,并且避免外阴刺激。 如何保持小阴唇分开? 每天坐浴; 洗浴后,用软毛巾擦干外阴; 擦干后外用少量凡士林。
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科5060人已读 - 检查手术 儿童和青少年神经源性膀胱的手术方式
儿童和青少年神经源性膀胱的治疗目的是保护上尿路功能,维持膀胱良好的储尿功能。首选保守治疗,包括清洁间歇导尿或联合抗胆碱能药物。但有时保守治疗无法阻止低顺应性膀胱或逼尿肌多度活动症的出现,需要手术治疗。 2019 年 12 月,欧洲泌尿外科学会(EAU)联合欧洲儿童泌尿外科学会(ESPU)共同发布了儿童和青少年神经源性膀胱管理指南的手术治疗部分,文章发表在 Neurourology and Urodynamics 。 一、增加膀胱容量的方法 1. A 型肉毒素 对于抗胆碱能药物治疗无效的神经源性膀胱患者,下一步治疗应考虑逼尿肌注射 A 型肉毒素以恢复低压、高容的膀胱。 系统回顾发现,对于儿童神经源性膀胱,32%~100% 的患者可以实现控尿,最大逼尿肌压力下降 32%~54%,最大膀胱容量增加 27%~162%,膀胱顺应性增加 28%~176%。 Onabotulinum toxin A 对膀胱逼尿肌过度活动的患者更有效。即使考虑到返流和上尿路改变,膀胱三角区注射 A 型肉毒素也是安全的,但是否优于传统的注射技术仍有待研究。 2. 膀胱扩大术 如果抗胆碱能药物和 A 型肉毒素无法维持膀胱的低压、高容和良好的顺应性,应采取膀胱扩大术。可选择回肠和结肠,每种肠段各有优缺点。 回肠比结肠的顺应性好,结肠更靠近膀胱,回肠容易出现维生素 B12 和胆汁酸缺乏(导致腹泻),结肠产生更多黏液增加了结石形成的风险。 膀胱扩大术+/-可控皮肤通道的短期再手术率是 13%,术后 30 天内并发症发生率是 30%。随着时间的延长,并发症发生率显著增加。膀胱穿孔的发生率为 6%-13%。 除了手术并发症,还应考虑到将肠管连接到泌尿系统导致的代谢并发症,如胆汁酸代谢的失衡、维生素 B12 的缺乏和骨质丢失。大便频率可能增加,可能出现腹泻。最后,这些患者继发恶性肿瘤的风险增加,需要终身随访。 自体膀胱扩大术人工制造了一个憩室,避免了应用肠管相关的代谢并发症,但成功率不详。体外实验和动物模型中证实了一些组织工程技术的有效性,但仍未达到与应用肠管相当的结果。 二、可控和非可控经皮尿流改道 对于神经源性膀胱功能障碍伴有膀胱高压,且不愿意采用清洁间歇导尿的患者可考虑非可控尿流改道术。对于儿童和青少年患者,结肠通道比回肠通道的并发症发生率更低。 三、增加膀胱出口阻力的方法 膀胱出口阻力低对于上尿路功能有利,但由于持续存在尿失禁,会带来严重的社交问题。目前尚无有效的药物可以增加膀胱出口阻力。 使用自体筋膜带或人工吊带增加膀胱出口阻力的技术可以达到 40%~100% 的控尿率,男性比女性的成功率更低。大多数情况下,该技术与膀胱扩大术同时使用。 Scott 等首先使用了人工尿道括约肌,据报道,控尿率高达 85%。长期随访发现,侵蚀率可达 20%。对于儿童神经源性膀胱,膀胱外翻术比膀胱颈重建术更有效。吊带联合尿道延长术或膀胱颈重建术可能提高控尿率。填充剂的有效率仅为 10%~40%,仅作为暂时性措施。 四、治疗膀胱输尿管返流的方法 对于神经源性膀胱患者,膀胱输尿管返流主要继发于逼尿肌—括约肌功能障碍,增加了肾盂肾炎的风险。对于低压时返流程度重的患者应考虑同时行输尿管再植术。随访 4.5 年发现,内镜下治疗的失败率高达 75%,显著高于开放手术,也增加了梗阻的风险。 五、神经刺激/神经调节 对于儿童神经源性膀胱患者,膀胱内电刺激,骶神经刺激和经皮神经调节技术仍处于试验中。同理,硬膜内体神经-交感神经吻合术也不能作为推荐技术。 六、临时性的方法 1. 尿道扩张术 全麻下扩张尿道外括约肌可以降低排尿阻力。这种术式对于特定患者安全有效,尤其是女性。 2. 膀胱造瘘术 如果患儿无法耐受清洁间歇导尿,或通过尿道实施清洁间歇导尿非常困难,或由于解剖/社会因素无法实施,可考虑膀胱造瘘术。对于返流程度重、反复发作尿路感染的患者,也可以考虑临时性的输尿管皮肤造口术。 3. 尿道括约肌注射 A 型肉毒素 尿道括约肌注射 Onabotulinum toxin A 可以有效降低尿道阻力,但缺乏足够的证据证明可以降低膀胱出口阻力。对于不愿或无法实施清洁间歇导尿的患者,可以考虑该术式。 最后,神经源性膀胱患者需要终身随访,包括定期检查上/下尿路,对采用肠管进行尿路重建的患者定期检查肾功能、胆汁酸平衡和维生素 B12 状态,此外,还应警惕继发恶性肿瘤的风险。 参考文献 Stein R, Bogaert G, Dogan HS, et al. EAU/ESPU guidelines on the management of neurogenic bladder in children and adolescent part II operative management. Neurourol Urodyn. 2019 Dec 3.
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科2354人已读 - 医学科普 让“不可靠的证人”说出“可靠的证词”——影像尿动力检查
膀胱和尿道作为一个功能单位,就像我们人体里的下水管道系统,它能够以低压存储足够的尿液并且在合适的时机有效的排空尿液。上述基本功能的紊乱可导致排尿功能障碍及多种症状,包括尿频尿急的储尿症状、尿失禁、排尿困难、尿潴留等。但膀胱就像一个“不可靠的证人”,其症状通常没有特异性,既不能明确诊断,也不能提示潜在疾病的严重程度。比如同为神经源性膀胱尿失禁患儿,可能是由于逼尿肌收缩无力引起的充盈性尿失禁;也可以是逼尿肌过度活动所引起的急迫性尿失禁。相同的临床表现,但两者的处理方式完全不同。那么我们该如何从膀胱这位“不可靠的证人”身上挖掘出能够帮助我们诊断的“可靠证词”呢?这就要依靠影像尿流动力学检查了! B超、泌尿系造影、CT、核磁等辅助检查就像在外部给膀胱这个证人拍照片、做扫描,看看它的形态,而尿流动力学检查就像是给膀胱安装上一架“测谎仪”,模拟重现患儿真实的储尿排尿情况,通过测压装置检测相应的膀胱及括约肌形态、功能改变。影像尿流动力学检查更是“测谎仪”中的战斗机,不仅可以测压,还能同步拍照。具有动态膀胱测压的优势,可以同步显示膀胱和尿道的解剖特征,可以显示膀胱的大小和形态,明确是否存在膀胱输尿管反流及反流时的压力大小、膀胱颈的形态、下尿路有无梗阻等。模拟重现“案发现场”,甄别出有益于诊断的数据,分析造成临床症状的根本原因。 通过影像尿动力检查这个强大的“测谎仪”,膀胱这个“不可靠的证人”说出了“可靠的证词”!这为排尿功能障碍性疾病的诊断提供临床依据,继而为如何治疗及治疗效果的评估提供客观材料,是目前临床上诊治下尿路功能性疾病的最常用的检查方法,更是诊断神经源性膀胱的金标准。 哪些患儿需要做尿流动力学检查? 1.可能合并有膀胱尿道功能异常的神经病变患者,如脊柱裂、脊髓脊膜膨出、脊髓发育不良等先天性神经管发育异常。 2.有下尿路症状或功能异常的患者,如尿道瓣膜、肛门直肠畸形等。 3.患有非神经系统的先天性疾病并可能伴膀胱尿道功能异常的患者,如严重顽固的遗尿症、Hinman综合征等。 我院现有荷兰MMS SOLAR尿动力学检查系统,该尿动力仪是目前国内最先进的尿流动力学检测分析仪,具有全数字化智能系统,无线蓝牙测量技术,同时具备影像尿动力检查,可以在膀胱测压(充盈期和排尿期)显示和记录尿动力学参数的同时,通过X线透视或B超显示下尿路动态变化图形,对于复杂的排尿功能障碍病因判断有其不可替代的优势。我科尿流动力学检查人员均接受系统尿流动力学培训,熟练掌握尿流动力学检查及数据分析。每年诊治神经源性膀胱两百余例。 影像尿动力检查医师简介: 付明翠:副主任医师,博士,研究生毕业于首都医科大学附属北京儿童医院。2013-2014年受江苏省卫生厅海外研修项目支持至美国费城儿童医院进修学习。 夏红亮:主治医师,博士,研究生阶段于上海第一人民医院及上海儿童医学中心小儿泌尿外科学习。2018年受苏州市卫生青年骨干人才项目支持至北京儿童医院进修学习。
付明翠 副主任医师 苏州大学附属儿童医院 泌尿外科3277人已读





